Choroba hemoroidalna – Opis choroby
Guzki krwawnicze (żylaki odbytu, hemoroidy) są prawidłowymi strukturami anatomicznymi pod postacią połączeń tętniczo-żylnych. Tkanka naczyniowa guzków przeplata się ściśle z włóknami mięśniowo-włóknistymi tworzą skupienie w postaci trzech lub czterech guzków zlokalizowanych podśluzówkowo w kanale odbytu.
Guzki krwawnicze dzięki bogatemu unaczynieniu mogą zwiększać swoją objętość, a tym samym uszczelniać kanału odbytu.
Niestety bywają one często przyczyną różnych objawów chorobowych, do których zalicza się najczęściej: krwawienie, świąd w odbycie, wypadanie guzków krwawniczych oraz czasami ból związany z tworzeniem się w nich zakrzepów
Czynnikami wyzwalającymi objawy choroby hemoroidalnej są;
- zaburzenia czynności jelit (zaparcia, biegunki)
- utrudnione opróżnianie odbytnicy
- ciąża, poród
- leki podawane miejscowo (czopki, lewatywy)
- inne możliwe czynniki ( miesiączka, siedzący tryb życia, uprawianie niektórych sportów jak jazda konna, jazda na rowerze, alkohol, przyprawy.
Guzki nabierają znaczenia patologicznego w przypadku wystąpienia objawów chorobowych. Na podstawie badania klinicznego wyróżnia się cztery stopnie zaawansowania.
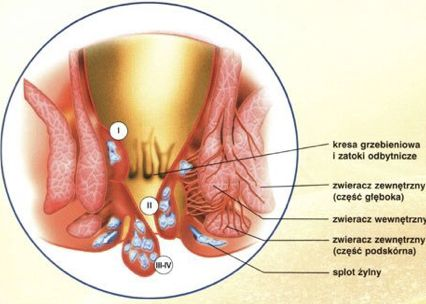
Stopień 1
Hemoroidy są widoczne we wzierniku, mogą uwypuklać się podczas parcia. Mogą powodować krwawienie, dyskomfort
Stopień 2
Podczas parcia wypadające hemoroidy są widoczne na brzegu odbytu ale samoistnie powracają do prawidłowego położenia po zakończeniu parcia. Dodatkowo występuje świąd i śluzowo-krwista wydzielina.
Stopień 3
Wypadnięte hemoroidy wymagają odprowadzenia ręcznego odprowadzenia. Występuje też brudzenie bielizny.
Stopień 4
Wypadnięte hemoroidy wskutek masywnego obrzęku i zakrzepicy nie dają się odprowadzić. Subiektywnie poza wyżej wymienionymi objawami występuje w różnym stopniu nasilenia ból.
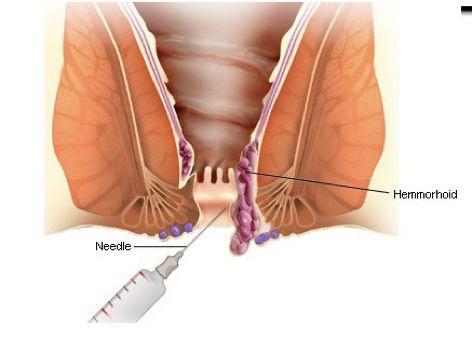
Leczenie guzków hemoroidalnych
W leczeniu choroby hemoroidalnej, w przypadku braku poprawy po podstawowym postępowaniu zachowawczym polegającym na wyeliminowaniu przyczyn powstawania choroby hemoroidalnej (zaparcia, nadmierne parcie na stolec, niewłaściwa dieta, siedzący tryb życia) oraz likwidacji objawów choroby (krwawienie, świąd, ból, trudności w utrzymaniu higieny osobistej) proponujemy Państwu dwie metody małoinwazyjnej terapii:
- Skleroterapię hemoroidów
- Laserowe leczenie hemoroidów (LHP)
Zakrzepica splotu okołoodbytniczego – Opis choroby
Zewnętrzny przyodbytowy splot żylny (external hemorrhoid) zlokalizowany jest pod skórą brzegu odbytu. W warunkach prawidłowych jest on niewidoczny lub słabo widoczny. Zmiany patologiczne w jego obrębie polegają wyłącznie za zakrzepicy.
Zakrzepica splotu około odbytniczego przebiega z nagłym, silny bólem okolicy odbytu z wyczuwalnym bolesnym, sinofioletowym guzkiem obecnym na brzegu zwieracza zewnętrznego. Początek dolegliwości pacjenci często kojarzą z krótkotrwałym, znacznym wysiłkiem, zaparciami, lub z długotrwałym, nieruchomym siedzeniem w jednej pozycji. Ból ma charakter stały i ulega nasileniu podczas manipulacji w okolicy guzka. Dolegliwości bólowe narastają w ciągu pierwszych 2-3 dni, następnie zaczynają ustępować.
Leczenie polega na nacięciu guzka w znieczuleniu miejscowym z ewakuacją skrzepu powodującego dolegliwości. Zabieg przynosi natychmiastową ulgę, a najlepsze efekty zabiegu uzyskujemy, gdy nacięcie wykonamy w ciągu pierwszych 72 godzin od początku dolegliwości.
Szczelina odbytu – Opis choroby
Szczelina (fissura) odbytu jest podłużnym owrzodzeniem ( pęknięciem, rozerwaniem) , w pierwotnej formie najczęściej płytkim, w obszarze wrażliwej anodermy. Rozciąga się zazwyczaj od linii grzebieniastej do linii skórno-odbytowej. W 75-90 % położona jest na spoidle tylnym, w pozostałych przypadkach umiejscowiona jest na spoidle przednim lub rzadziej w sektorach bocznych. Przyczyną powstania szczeliny jest niedokrwienie anodermy będące skutkiem wzrostu ciśnienia spoczynkowego w kanale odbytu i wzmożone napięcie zwieracza wewnętrznego odbytu.
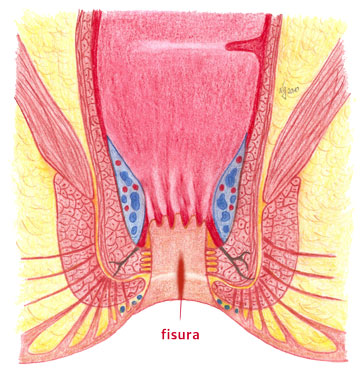
Przyczyną choroby jest najczęściej mechaniczne uszkodzenie błony śluzowej kanału odbytu (zaparcia, biegunki).
Szczeliny odbytu dzielimy na:
- Ostra szczelina odbytu, która jest świeżym uszkodzeniem anodermy,
- Przewlekła („stara”) szczelina odbytu, jest ubytkiem błony śluzowej kanału odbytu, który nie uległ wygojeniu w okresie 6 tygodni od rozpoczęcia się choroby.
Podstawą rozpoznania jest wywiad od chorego.(bardzo silny ból w kanale odbytu związany z defekacją, trwający od 30 minut do kilku godzin po oddaniu stolca, obecność żywoczerwonej krwi na stolcu lub papierze toaletowym, świąd odbytu, obecność wydzieliny z odbytu) Badanie proktologiczne oraz anoskopia pozwalają na ostateczne postawienie diagnozy ale mogą być utrudnione lub wręcz niemożliwe do wykonania z powodu silnego bólu towarzyszącego badaniu. Niekiedy badania te mogą być wykonane dopiero po ustąpieniu silnych dolegliwości bólowych związanych z chorobą
Leczenie
Oferujemy Państwu leczenie zachowawcze, którego celem jest wygojenie szczeliny, a w przypadku niepowodzenia, zwłaszcza w przypadku występowania przewlekłych szczelin leczenie z użyciem toksyny botulinowej, która jest silnym inhibitorem uwalniania acetylocholiny z zakończeń nerwowych odpowiedzialnej za skurcz mięśni szkieletowych. Jej wstrzyknięcie powoduje znaczne zmniejszenie napięcia zwieracza wewnętrznego odbytu i sprzyja zagojeniu się szczeliny odbytu. Może być też stosowana jako podstawowy preparat w leczeniu szczeliny odbytu. Pełne wyleczenie obserwowane jest u około 75 do 90% chorych po okresie 2 miesięcy od podania. W przypadku nawrotu choroby możliwe jest ponowne wstrzykniecie toksyny botulinowej.
Fałdy okołoodbytnicze – Opis choroby
Fałdy brzeżne odbytu zwane również fałdami okołoodbytniczymi same w sobie nie stanowią choroby, mogą natomiast sprawiać istotne obniżenie jakości ich życia poprzez trudność z utrzymaniem prawidłowej ze względów estetycznych.
Anatomicznie w tej okolicy pod skórą znajduje się luźna, podatna na rozciąganie tkanka łączna wypełniona gęstą siecią naczyń krwionośnych. Naczynia te tworzą tzw. zewnętrzne sploty okołoodbytnicze składające się głównie z żył. Wykrzepienie krwi w tych naczyniach o ile jest leczona zachowawczo jest najczęstszą przyczyną tworzenia się fałdów okołoodbytniczych. W wyniku powstania zakrzepu dochodzi do gwałtownego rozciągnięcia skóry. Ta zaś nie mając możliwości obkurczenia się przez kilka kolejnych dni ulega trwałemu przerostowi. Rozciągnięta skóra formuje się w postaci meszków skórnych zlokalizowanych wokół odbytu.
Leczenie polega na ich usunięciu z użyciem elektrokoagulacji w znieczuleniu miejscowym. W wyjątkowych przypadkach konieczne jest zaopatrzenie powstałego ubytku przy pomocy szwów skórnych, które usuwamy po około 7-10 dniach.
Kłykciny kończyste – Opis choroby
Przyczyną powstawania kłykcin są wirusy brodawczaka ludzkiego podobne do wirusów wywołujących zwykłe brodawki skóry. Zarazić się można poprzez kontakt bezpośredni. W większości przypadków nie powodują one dolegliwości bólowych czy uczucia dyskomfortu dlatego pacjenci często są nieświadomi ich istnienia. Czasami mogą powodować świąd, krwawienie czy wysięk z tej okolicy, jeżeli są większe powodują ucisk.
Leczenie kłykcin jest konieczne, gdyż pozostawione rosną i mogą doprowadzić do poważnych powikłań: zaburzeń w oddawaniu moczu, naciekania okolicznych tkanek. Rozległe i nie leczone zmiany mogą prowadzić również do zwiększonego ryzyka rozwoju raka w zainfekowanej okolicy. Leczenie zmian niewielkich polega na stosowaniu metod zachowawczych (maści i kremy). W przypadku dużych zmian, zwłaszcza, gdy brodawki nie reagują na inne sposoby, wskazany jest zabieg chirurgiczny lub usunięcie chorych tkanek przy pomocy prądu elektrycznego (elektrokoagulacja). Zabieg taki przynosi natychmiastowe rezultaty i wykonywany jest w znieczuleniu miejscowym.









Udostępnij post